Кровоснабжение органов брюшной полости — тема, где анатомия встречается с клиникой и хирургией. Понимание того, какие сосуды питают печень, кишечник или селезенку, помогает не только в изучении нормальной физиологии, но и в распознавании острых состояний, планировании операций и интервенций. В этой статье я постараюсь пройти шаг за шагом по основным артериям, венозным путям, микроциркуляторным особенностям и клиническим последствиям нарушений кровотока.
Общие принципы сосудистой организации в брюшной полости
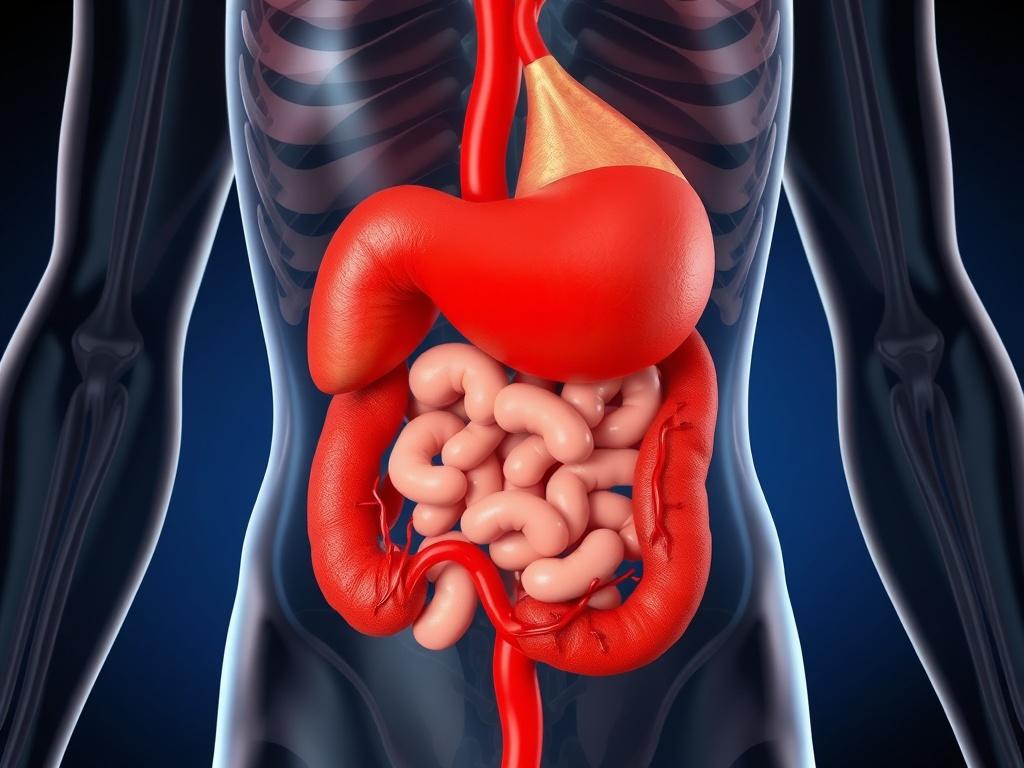
Артериальная система брюшной полости берет начало от брюшной аорты, которая отдает три крупных передних ветви: чревный ствол, верхнюю и нижнюю брыжеечные артерии. Эти ветви формируют топографическую и функциональную карту снабжения — передняя часть пищеварительного тракта распределяется по эмбриональным зонам: передняя часть, средняя и задняя кишка. Венозный отток организован в две логики: портальную систему, которая направляет кровь от органов пищеварения в печень, и системную венозную сеть, обеспечивающую отток от задних стенок и диафрагмы.
Эффективность кровоснабжения определяется не только крупными артериями, но и системой коллатералей, капилляров и лимфатических путей. Важная особенность — наличие резервных путей кровообращения, например маргинальной артерии вдоль толстой кишки, которая обеспечивает перфузию при частичной окклюзии. В повседневной практике это знание помогает прогнозировать исходы при атеросклеротическом поражении или при планируемой резекции участка кишечника.
Эмбриональная схема и её клиническое значение
Эмбрионально передняя кишка, средняя кишка и задняя кишка получают кровоснабжение от чревного ствола, верхней и нижней брыжеечных артерий соответственно. Эта схема не только исторически объясняет распределение сосудов, но и подсказывает, какие структуры пострадают при окклюзии той или иной артерии. Например, ишемия при эмболии верхней брыжеечной артерии будет поражать тонкую кишку и проксимальный отдел толстой кишки.
Понимание эмбрионального происхождения также важно для интерпретации вариантов анатомии. Ветвления и анастомозы иногда варьируют у пациентов, и знание типичных эмбриональных путей помогает быстрее оценивать рентгенологические изображения и планировать вмешательства.
Артериальные магистрали: чревный ствол, верхняя и нижняя брыжеечные артерии
Чревный ствол и его ветви
Чревный ствол — короткая, но важная артерия, от которой отходят три крупные ветви: левая желудочная, селезеночная и собственно печеночная артерии. Эта тройка обеспечивает кровью органы передней кишки: часть пищевода, желудок, проксимальные отделы двенадцатиперстной кишки, печень, поджелудочную железу и селезенку. Селезеночная артерия часто извилиста и легко подвержена атеросклеротическим изменениям, а печеночная артерия играет ключевую роль в доставке кислорода в печень наряду с портальной веной.
От печеночной артерии отходят ветви к желудку и двенадцатиперстной кишке, включая гастродуоденальную и правую желудочную артерии. Ветви формируют панкреатодуоденальные сети, которые анастомозируют с ветвями верхней брыжеечной артерии. Эти анастомозы важны в клинической практике: при окклюзии одной из артерий кровоснабжение может сохраняться за счет коллатералей.
Верхняя брыжеечная артерия
Верхняя брыжеечная артерия берет начало ниже чревного ствола и обслуживает большую часть тонкой кишки, слепую кишку и правую половину толстой кишки. От нее отходят кишечные артерии, илеоколические и колические ветви — все они образуют артериальные дуги и прямые сосуды, которые подходят к стенке кишечника. Именно при эмболиях в этой артерии развивается опасная картина острой мезентериальной ишемии — состояние с высоким риском некроза кишечной стенки.
Сосудистая сеть вблизи тонкой кишки характеризуется многочисленными артериальными дугами и длинными прямыми ветвями, которые называются vasa recta. Такая конфигурация обеспечивает широкую площадь перфузии, но в то же время делает участок чувствительным к снижению перфузии при системной гипотензии.
Нижняя брыжеечная артерия
Нижняя брыжеечная артерия отвечает за кровоснабжение дистальной части поперечной ободочной кишки, нисходящей, сигмовидной кишки и часть прямой кишки. Ключевой феномен — наличие коллатеральных путей между верхней и нижней брыжеечными артериями, среди которых выделяют маргинальную артерию Драммонда и дугу Риолана. При постепенном прогрессировании окклюзии эти анастомозы могут компенсировать и предотвращать острую ишемию.
Однако существуют “водораздельные” зоны — уязвимые участки на стыке двух систем кровоснабжения. Наиболее известные из них: спленический изгиб толстой кишки и переходное звено ректосигмоидного отдела. В этих местах развитие ишемии более вероятно при снижении притока крови.
Венозный отток и портальная система
Формирование воротной вены и её значение
Портальная вена формируется главным образом из слияния селезеночной и верхней брыжеечной вен. Она направляет кровь от органов пищеварения в печень, где происходит детоксикация, метаболическая переработка и перераспределение питательных веществ. Важный клинический момент — портальная система несет высокую нагрузку при заболеваниях печени, и повышение давления в ней приводит к широким последствиям для организма.
Нижняя брыжеечная вена обычно впадает либо в селезеночную, либо непосредственно в воротную вену. Такая изменчивость влияет на пути распространения тромбов и на картину варикозного расширения вен при портальной гипертензии.
Портосистемные анастомозы и их проявления
При повышении давления в воротной вене открываются портосистемные коллатерали, которые служат своеобразным “перепускным клапаном”. Крупнейшие клинические проявления этих анастомозов — варикозное расширение вен в пищеводе, геморроидальные варикозы и капут медузы вокруг пупка. Все это не только косметический дефект, но и реальный риск массивного кровотечения.
Понимание анатомии этих анастомозов помогает в выборе тактики лечения: от эндоскопической склеротерапии вариксов пищевода до реконструктивных шунтирующих операций, снижающих портальное давление.
Микроциркуляция и специфические сосудистые структуры
Артериальные дуги и vasa recta
В тонкой кишке артерии организованы в дуги с последующим отходом длинных прямых сосудов — vasa recta, которые обеспечивают регулярную перфузию слизистой и подслизистой. В толстой кишке схема иная — здесь дуги формируют маргинальную артерию вдоль всего колона, что делает возможной компенсацию при частичной окклюзии главных магистралей. Эти архитектурные особенности определяют скорость и характер развития ишемии при нарушении кровоснабжения.
Особенно тревожной является потеря перфузии в местах с ограниченными дугами и короткими vasa recta, поскольку восстановление циркуляции там происходит хуже. В хирургии это учитывают при наложении анастомозов и выборе уровня резекции.
Двойное кровоснабжение печени
Печень имеет уникальную особенность: она получает около 75% потока от воротной вены и около 25% от печеночной артерии, однако артериальная кровь содержит большую часть кислорода. Такое сочетание обеспечивает одновременно метаболическую переработку веществ и кислородную подпитку гепатоцитов. При тромбозе воротной вены печень частично компенсирует за счет увеличения печеночно-артериального притока.
При подготовке к частичной гепатэктомии или трансплантации важно оценивать и портальный, и артериальный притоки. В реальной практике я не раз видел, как вариабельность ветвления печеночной артерии определяла исход операции: знания анатомии спасали ткани от некроза.
Лимфатика и нервные пути
Лимфатическая система органов брюшной полости
Лимфатические сосуды следуют за артериями и направляются к регионарным лимфатическим узлам: чревным, верхнебрыжеечным и нижнебрыжеечным. Эти узлы фильтруют лимфу и являются основными станциями при региональном метастазировании опухолей пищеварительного тракта. Карта лимфотока важна при онкологических операциях, чтобы правильно выполнить лимфаденэктомию.
В клинической практике встречаются вариации в расположении и количестве узлов, что требует индивидуального подхода к каждому пациенту. Радиологические методы и визуализация лимфатических путей помогают планировать вмешательства и оценивать стадии злокачественных процессо в.
Вегетативная иннервация
Симпатические и парасимпатические волокна сопровождают сосуды, регулируя тонус и кровоток органов пищеварения. Парасимпатика от блуждающего нерва иннервирует органы до проксимальной части поперечной ободочной кишки, а дистальную часть берет на себя парасимпатическая иннервация из крестцового отдела. Симпатические волокна обычно идут из грудных и поясничных узлов и через чревные сплетения до сосудов.
Нервная регуляция важна для ответной реакции на стресс и питание: после приема пищи парасимпатическая активация увеличивает приток крови к кишечнику, что обеспечивает переваривание и всасывание. Патологии вегетативной системы могут проявляться нарушением кровотока и моторики одновременно.
Клинические аспекты и патологические состояния
Острая мезентериальная ишемия
Острая эмболия или тромбоз верхней брыжеечной артерии приводит к быстрому снижению перфузии тонкой кишки и правой половины толстой кишки. Клинически это проявляется сильной абдоминальной болью, иногда при относительно минимальных данных при пальпации, что требует высокой настороженности. Без быстрой реконструкции кровотока развивается некроз кишечника с тяжелыми последствиями.
Диагностика опирается на компьютерную томографию с ангиографией, лабораторные маркеры некроза и клиническую картину. Лечение сочетает реканализацию сосудов, при необходимости хирургическую резекцию пораженных сегментов и интенсивную терапию.
Хроническая мезентериальная ишемия
При хроническом стенозе артерий пациенты часто жалуются на постпрандиальную боль и потерю веса, феномен называемый “интестинальной ангиной”. Симптомы развиваются постепенно, поскольку коллатерали формируются медленно и врожденные резервы со временем исчерпываются. Наличие таких жалоб у пожилых пациентов должно насторожить к сосудистому генезу боли.
Лечение включает эндоваскулярную ангиопластику и стентирование или реконструктивные операции. В моей практике наблюдалось улучшение состояния больных сразу после удачного стентирования стеноза верхней брыжеечной артерии: аппетит возвращался, а боли исчезали в течение нескольких дней.
Портальная гипертензия и её последствия
Портальная гипертензия возникает при циррозе печени или обструкции воротной вены и ведет к формированию портосистемных коллатералей. Основные клинические проявления — варикозное расширение вен пищевода с риском кровотечения, асцит и спленомегалия. Эти состояния требуют мультидисциплинарного подхода, включая гастроэнтерологов, хирургов и радиологов.
Шунтирующие операции или радиологические вмешательства, такие как TIPS, направлены на снижение портального давления. Принятие решения об интервенции зависит от общего состояния печени, наличия осложнений и прогноза пациента.
Аневризмы и массивные кровотечения
Аневризмы селезеночной артерии — одна из сравнительно частых локализаций среди брюшных сосудов. Они могут протекать бессимптомно и быть случайной находкой, но при разрыве приводят к массивной внутренней кровопотере и угрожают жизни. Аналогично, аневризмы печеночной или мезентериальных артерий требуют внимательного наблюдения и при необходимости эмболизации или хирургической коррекции.
Эндоваскулярные техники в последние десятилетия заменяют многие открытые операции, позволяя быстро и эффективно перекрывать источник кровотечения. Важно своевременно выявлять предрасполагающие факторы: беременность, гипертензия, артериальная стенозная болезнь.
Диагностика сосудистых нарушений в брюшной полости
Роль неинвазивной визуализации
Компьютерная томография с контрастированием (КТ-ангиография) — основной неинвазивный метод оценки артериального русла и состояния паренхиматозных органов. УЗИ с доплером удобно для первичной оценки портальной системы и исследования сосудов печени. Магнитно-резонансная ангиография дополняет картину при противопоказаниях к контрастным средствам.
Эти методы помогают выявить окклюзии, аневризмы, тромбы и оценить степень перфузии органов. В экстренной ситуации скорость выполнения исследования часто определяет тактику и исход.
Инвазивная ангиография и интервенции
Цифровая субтракционная ангиография остается “золотым стандартом” при планировании сложных эндоваскулярных вмешательств. Через катетер в бедренной артерии можно не только визуализировать сосуды, но и выполнить баллонную ангиопластику, стентирование или эмболизацию источника кровотечения. Это делает интервенционную ангиографию мощным инструментом в руках сосудистого радиолога.
При подозрении на острый тромбоз или эмболию раннее выполнение ангиографии с последующей реканализацией часто спасает кишечник от некроза. Координация между отделениями неотложной помощи, рентгенологией и хирургией критична.
Хирургические и эндоваскулярные подходы
Принципы сосудистых реконструкций и резекций
Хирургическая стратегия всегда учитывает доступность коллатералей и функцию органа. Например, при удалении части желудка или толстой кишки важно не нарушить питающие сосуды так, чтобы оставить устья анастомоза без адекватной перфузии. В плановой хирургии используют оценку сосудистого рисунка и при необходимости консервативно или реконструктивно восстанавливают приток.
В ряде случаев применяют сосудистые трансплантаты или реконструкцию с использованием аутовены. Осложнения после операций чаще связаны именно с нарушением кровоснабжения границ резекции, поэтому предоперационная подготовка и анатомическая карта пациента имеют первостепенное значение.
Эндоваскулярные методы
Эндоваскулярная эмболизация позволяет локально перекрывать кровотечение, лечить аневризмы и препятствовать кровотечению из опухолевых сосудов. Стенирование используется для восстановления просвета при стенозах и реконструкции основных магистралей. Преимущество методов в минимальной инвазивности и возможности быстрой реанимации пациента.
Несмотря на успехи, эндоваскулярные процедуры имеют ограничения: сложная анатомия, кальцификаты и инфекции могут осложнить доступ. Поэтому решение о выборе подхода принимается индивидуально после обсуждения мультидисциплинарной командой.
Превенция, реабилитация и практические советы
Меры профилактики сосудистых заболеваний
Снижение риска атеросклеротической болезни и тромбозов начинается с базовых мер: контроль артериального давления, отказ от курения, коррекция липидного профиля и контроль веса. У пациентов с повышенным риском следует регулярно проводить скрининг и при необходимости обследования сосудистого статуса. Также важна коррекция сопутствующих заболеваний: сахарного диабета и нарушений свертываемости крови.
В клинике я часто подчеркиваю пациентам, что профилактика сосудистых осложнений — это не только таблетки, но и образ жизни. Простые шаги — прогулки после еды, умеренная физическая активность и правильное питание — значительно снижают риски хронических проблем с кровоснабжением кишечника.
Реабилитация после сосудистых вмешательств
После реконструктивных операций или эндоваскулярных процедур важна наблюдаемая динамика перфузии и функции органов. Диета, постепенное возвращение к обычной нагрузке и контроль лабораторных параметров помогают избежать поздних осложнений. В ряде случаев требует внимания реабилитация кишечника и коррекция микробиоты после длительной ишемии.
Пациенты после эмболизации или стентирования нуждаются в периодическом УЗД-допплере и, при необходимости, повторной ангиографии. Своевременная диагностика рецидива стеноза повышает шансы на сохранение функции органа и предотвращение повторных госпитализаций.
Краткая сводка основных артериальных ветвей и органов, которые они питают
| Артерия | Основные ветви | Органы, которые обеспечиваются |
|---|---|---|
| Чревный ствол | Левая желудочная, селезеночная, общая печеночная | Желудок, печень, селезенка, проксимальный отдел двенадцатиперстной кишки, поджелудочная железа |
| Верхняя брыжеечная артерия | Кишечные артерии, илеоколические, правая и средняя колические | Тонкая кишка, слепая кишка, восходящая и проксимальная поперечная ободочная кишка |
| Нижняя брыжеечная артерия | Левая колическая, сигмовидные, верхняя прямокишечная | Дистальная часть поперечной кишки, нисходящая, сигмовидная кишка, часть прямой кишки |
Практическая таблица: признаки и действия при подозрении на сосудистую патологию
- Острая сильная абдоминальная боль при относительно спокойном животе — незамедлительная КТ-ангиография и консультация сосудистого хирурга.
- Постпрандиальная боль и значительная потеря веса — оценить на предмет хронической мезентериальной ишемии, рассмотреть ангиографию.
- Кровотечение из варикозно расширенных вен пищевода — эндоскопическая остановка кровотечения и оценка портального давления.
- Инцидентально выявленный аневризм селезеночной артерии — оценка риска и обсуждение эмболизации или оперативного лечения.
Немного о вариациях и личный опыт
Анатомические варианты — не редкость. Я помню случай, когда у пациента левая печеночная артерия отходила прямо от чревного ствола в необычном направлении. Это потребовало корректировки плана операции и спасло печеночную ткань от недостатка кислорода. Такие случаи учат, что стандартная анатомия — это хорошая опора, но каждый пациент уникален.
При работе с визуализацией я научился ценить мелкие детали: длину артерий, степень калцификации и наличие коллатералей. Это влияет на выбор тактики и прогноз. Обмениваясь опытом с коллегами, я убедился, что внимательное изучение сосудистой карты пациента повышает шансы на удачный исход вмешательства.
Знание сосудистой анатомии помогает не только в экстренных ситуациях. Оно пригодится при планировании реконструктивных операций, при интерпретации методов визуализации и при ведении хронических пациентов с риском сосудистых осложнений.
Важно помнить, что кровоснабжение органов брюшной полости — это динамичная система. Она реагирует на питание, стресс, хирургические вмешательства и болезни. От состояния сосудов зависит работа всей пищеварительной системы, а значит и качество жизни человека.
Если вы изучаете анатомию или готовитесь к клинической практике, рекомендую сочетать теорию с визуализацией и, когда возможно, стажировками в операционных. Видя живые сосуды и их вариации, понимание приходит быстрее и остается надолго.