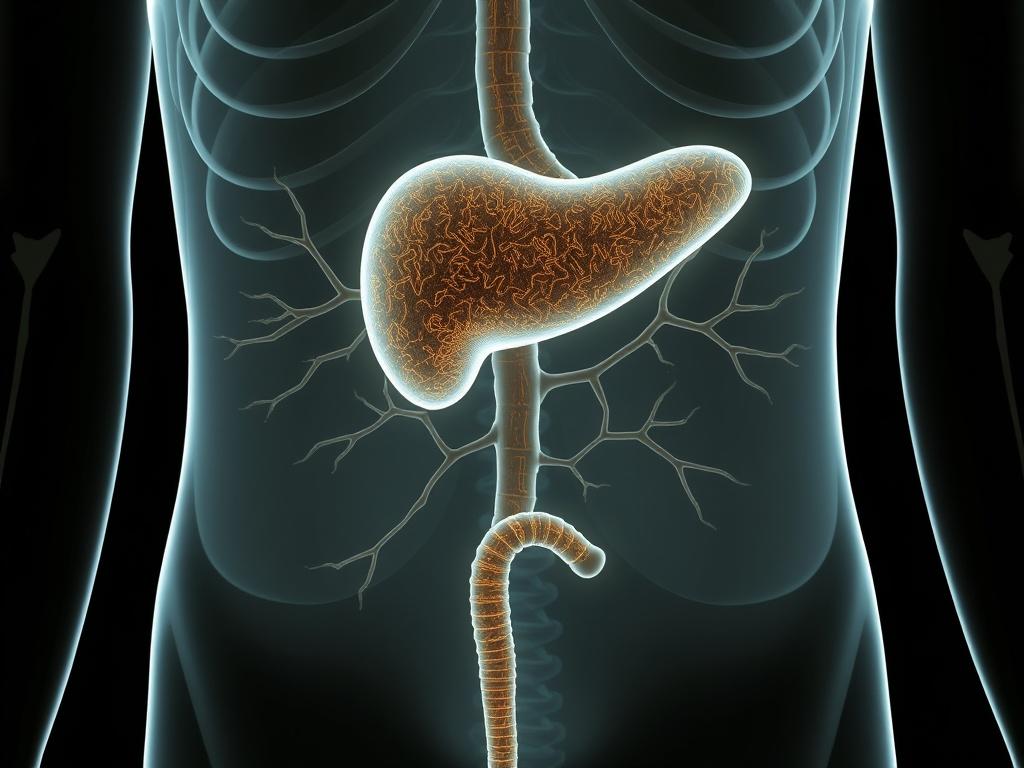
Поджелудочная железа часто представляется как орган, обслуживающий пищеварение, но её эндокринная сторона — это отдельная, живучая вселенная. Внутри ткани сосредоточены островки Лангерганса, состоящие из разных клеток, которые синтезируют гормоны и постоянно общаются между собой и с другими органами. Понимание этой системы важно не только для врачей, но и для каждого, кто заботится о собственном здоровье.
В этой статье я подробно раскрою, как устроена эндокринная часть поджелудочной, какие механизмы лежат в основе секреции гормонов, как нарушения приводят к болезням и какие современные подходы помогают восстанавливать функцию. Текст построен так, чтобы дать читателю и анатомическую картинку, и клиническое понимание, и практические советы.
Анатомия и эмбриональное развитие эндокринной части
Поджелудочная железа развивается из двух зачатков, заднего и переднего, которые затем срастаются. Такое развитие объясняет анатомические варианты и локализацию отдельных отделов, но важно другое: эндокринная часть выделяется уже на эмбриональной стадии и формирует островки, встроенные в экзокринную ткань.
Островки Лангерганса распределены неравномерно: чаще их больше в хвосте железы, реже в головке. Размеры островков и доля эндокринной ткани относительно экзокринной варьируют у разных людей и меняются с возрастом и состоянием метаболизма.
Клеточный состав островков и их функции
Островки — это не однородная масса, а набор специализированных клеток с разными задачами. Каждая популяция имеет собственную роль и вместе они обеспечивают гибкую регуляцию уровня глюкозы и других компонентов крови.
Ниже представлена компактная таблица, которая поможет быстро ориентироваться в типах клеток и их гормонах.
| Тип клетки | Гормон | Основная функция |
|---|---|---|
| β-клетки | Инсулин | Снижение уровня глюкозы, стимулирует захват глюкозы и синтез гликогена |
| α-клетки | Глюкагон | Повышение уровня глюкозы через гликогенолиз и глюконеогенез |
| δ-клетки | Соматостатин | Тормозит секрецию инсулина и глюкагона, регулирует местные сигналы |
| PP-клетки (F) | Панкреатический полипептид | Регуляция моторики желудочно-кишечного тракта и секреции ферментов |
| ε-клетки | Грелин | Участвует в регуляции аппетита и энергетического баланса |
Процентное соотношение клеток: β-клетки составляют большую часть, затем α и δ клетки, остальные в меньшинстве. Такое соотношение отражает приоритеты метаболической регуляции у млекопитающих.
Молекулярные механизмы секреции инсулина и глюкагона
Инсулин синтезируется в β-клетках как препроинсулин, затем проходит клинические превращения до активного гормона и С-пептида. Секреция управляется уровнем глюкозы: повышение внутриклеточного АТФ закрывает KATP-каналы, мембрана деполяризуется, открываются кальциевые каналы и кальций запускает экзоцитоз гранул с инсулином.
Механизм глюкагона противоположен: при низком уровне глюкозы α-клетки активируются и выделяют глюкагон, который стимулирует печень к производству и выбросу глюкозы. Важна не только концентрация глюкозы, но и парокринные сигналы от соседей, нейросегментация и гормональные влияния извне.
Паракринные и нейроэндокринные взаимодействия внутри островка
Островок — это миниатюрная лаборатория, где клетки постоянно обмениваются сигналами. Соматостатин от δ-клеток локально тормозит и инсулин, и глюкагон, регулируя амплитуду ответа и предотвращая излишнюю секрецию.
Нервная система и кровеносные сосуды играют ключевую роль: сосудистая сеть островка обеспечивает быструю доставку гормонов в системный кровоток, а вегетативные волокна могут ускорять или замедлять секрецию в зависимости от состояния организма, например при стрессе или приёмe пищи.
Пульсация секреции и циркадные ритмы
Секреция инсулина неравномерна во времени: она имеет пульсирующий характер с периодами в десятки минут. Такая пульсация важна, потому что рецепторы тканей «видят» гормон более эффективно, чем при постоянном уровне.
Кроме того, эндокринная активность поджелудочной подчинена суточным ритмам: ночная и утренняя динамика секреции отличается и влияет на чувствительность тканей к инсулину. Нарушение сна и циркадной синхронизации может ухудшать метаболический контроль.
Роль в регуляции углеводного, жирового и белкового обмена
Инсулин — главный анаболический гормон: он стимулирует транспорт глюкозы в мышечные клетки и адипоциты, повышает синтез гликогена и триглицеридов, подавляет липолиз. Таким образом поджелудочная напрямую влияет на запасание энергии.
Глюкагон действует антагонистично: он мобилизует запасы энергии, стимулирует гликогенолиз и глюконеогенез в печени, а также способствует расщеплению жиров. Баланс между этими действиями определяет, будет ли организм в режиме накопления или расхода энергии.
Заболевания эндокринной части поджелудочной: от аутоиммунных до опухолевых
Когда тонкое равновесие эндокринной части нарушается, появляются заболевания с системными последствиями. Самые известные — это сахарный диабет типов 1 и 2, но существует множество других состояний, которые напрямую связаны с функцией островков.
Ниже я опишу основные клинические формы и механизмы их возникновения, чтобы было понятно, почему ранняя диагностика и уход так важны.
Сахарный диабет 1 типа
Диабет 1 типа — это преимущественно аутоиммунное разрушение β-клеток. Пациенты теряют способность синтезировать инсулин, что приводит к стойкому повышению глюкозы и необходимости пожизненной замены гормона.
Заболевание часто начинается в молодом возрасте, но может проявиться и у взрослых. Современные подходы включают инсулинотерапию, помповые системы и попытки модификации аутоиммунного процесса, однако полное восстановление β-клеток пока остаётся задачей науки.
Сахарный диабет 2 типа
При диабете 2 типа ключевые механизмы — инсулинорезистентность тканей и относительная недостаточность секреции инсулина. Часто заболевание связано с ожирением, хроническим воспалением и метаболическими нарушениями.
На ранних этапах β-клетки компенсируют резистентность усиленной секрецией инсулина, но со временем происходит их «истощение» или функциональная дисфункция. Лечение комбинирует изменение образа жизни, фармакотерапию и в ряде случаев хирургические подходы.
Эндокринные опухоли островков
Опухоли, которые продуцируют гормоны (нейроэндокринные опухоли), могут вызывать яркие клинические синдромы: гипогликемию при инсулиноме, неконтролируемую гипергликемию при глюкагономе и другие редкие картины. Диагностика требует лабораторных тестов и визуализации.
Лечение включает хирургическое удаление, целевую терапию и поддерживающие меры. Важна ранняя идентификация, потому что симптомы могут быть неспецифическими и долго не связываться с работой поджелудочной.
Влияние панкреатита и хирургии на эндокринную функцию
Хронический панкреатит приводит к постепенному разрушению как экзокринной, так и эндокринной ткани, что нередко заканчивается панкреатогенным диабетом. В таких случаях сахарный контроль сложнее, поскольку одновременно страдает синтез пищеварительных ферментов и гормонов.
Хирургические вмешательства на поджелудочной, особенно резекции, могут привести к снижению массы островков и развитию диабета. Планирование операций должно учитывать этот риск, а после операции нужен тщательный контроль уровня глюкозы.
Диагностика нарушений эндокринной функции
Классика лабораторной диагностики — определение уровня глюкозы натощак, теста толерантности к глюкозе и гликированного гемоглобина (HbA1c). Эти тесты дают картину текущего гликемического статуса и хроники.
Для уточнения источника нарушения используют C-пептид (показывает собственное производство инсулина), аутоантитела (при подозрении на аутоиммунный процесс) и специализированные тесты на гормонопродуцирующие опухоли. Важную роль играет непрерывный мониторинг глюкозы при сложных случаях.
Методы лечения и восстановление эндокринной функции
Терапия направлена на восстановление метаболического равновесия. При абсолютном дефиците инсулина используется заместительная инсулинотерапия, доступная в виде инсулинов разного профиля и систем доставки.
При инсулинорезистентности применяют препараты, повышающие чувствительность тканей, и средства, которые увеличивают эффект инкретинов. Комбинация фармакотерапии и изменения образа жизни часто даёт лучший результат, чем любой метод отдельно.
Инновации: трансплантация островков и клеточная терапия
Пересадка островков поджелудочной и трансплантация целого органа показали, что восстановление эндокринной функции возможно. Однако есть ограничения: донорские островки редки, требуется иммуносупрессия и результаты варьируют.
Альтернативный путь — создание β-клеток из стволовых клеток или трансдифференцировка других клеток. В лабораториях уже получают клетки, способные выделять инсулин, но внедрение в клинику требует преодоления барьеров безопасности, длительной функциональной устойчивости и иммуноответа.
Профилактика и практические рекомендации
Профилактика нарушений функции островков во многом совпадает с общими принципами здорового образа жизни: сбалансированное питание, умеренная физическая активность, контроль массы тела и отказ от вредных привычек. Эти меры снижают риск инсулинорезистентности и прогрессирования метаболических нарушений.
Регулярный скрининг у людей с факторами риска — ключевой инструмент. Ранняя диагностика позволяет вовремя начать коррекцию, уменьшить вероятность осложнений и сохранить функцию β-клеток дольше.
Функции, выходящие за пределы углеводного обмена
Эндокринная поджелудочная влияет не только на сахар. Панкреатический полипептид и грелин участвуют в регуляции аппетита и моторики желудочно-кишечного тракта. Соматостатин влияет на секрецию других гормонов, включая гормоны ЖКТ.
Таким образом железа участвует в более широкой нейроэндокринной сети, воздействуя на пищевое поведение, распределение макронутриентов и общий энергетический баланс организма.
Личный опыт автора
В моей практике, когда я наблюдал за работой эндокринологов в клинике, меня впечатляла многогранность подхода: это не только рецепты и уколы, но и диалог с пациентом о распорядке дня, питании и поведении. Один из пациентов, изменивший привычки и начав курс физической активности, смог наглядно показать, как тонко реагирует эндокринная система на изменения.
Этот опыт убедил меня, что понимание поджелудочной как эндокринного центра помогает людям принимать осознанные решения, которые действительно улучшают состояние и качество жизни.
Будущее исследований и клинических практик
Перспективы — в точечной терапии, иммуно-модуляции при автоиммунных формах и регенеративной медицине. Работа над созданием биоинженерных островков, устойчивых к иммуноатаке, идёт быстрыми темпами, и первые клинические испытания уже проходят.
Кроме того, персонализированная медицина будет учитывать генетические и молекулярные особенности пациента для выбора оптимальной терапии. Точно настроенные препараты и стратегии питания обещают уменьшить нагрузку на островки и продлить их функциональный срок.
Что важно помнить о роли поджелудочной в эндокринной системе
Поджелудочная железа как эндокринный орган — это не просто источник инсулина и глюкагона. Это сложная сеть клеток, сигналов и взаимодействий, от которой зависит энергетический баланс всего организма. Понимание её работы помогает лучше ориентироваться в причинах метаболических заболеваний и в методах их коррекции.
Забота о поджелудочной — это сочетание профилактики, регулярного мониторинга при риске и современного медицинского сопровождения. Это реальная возможность сохранить здоровье на долгие годы и снизить вероятность осложнений.