Эти железы чаще всего остаются за кадром: их не видно и не ощущаешь, пока что-то не идёт не так. Между тем функции, за которые они отвечают, затрагивают почти все системы организма — от настроения до крепости костей. В этой статье я расскажу, как они устроены, какие гормоны вырабатывают, почему случаются сбои и что делать, если диагностировали болезнь.
Анатомия и расположение
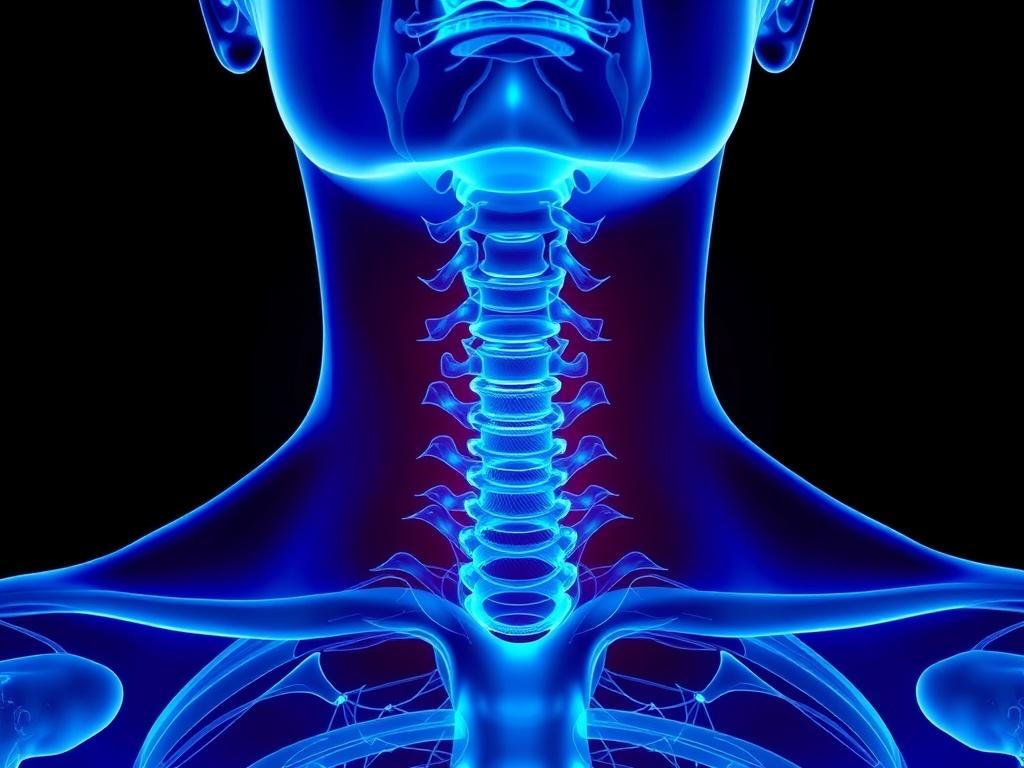
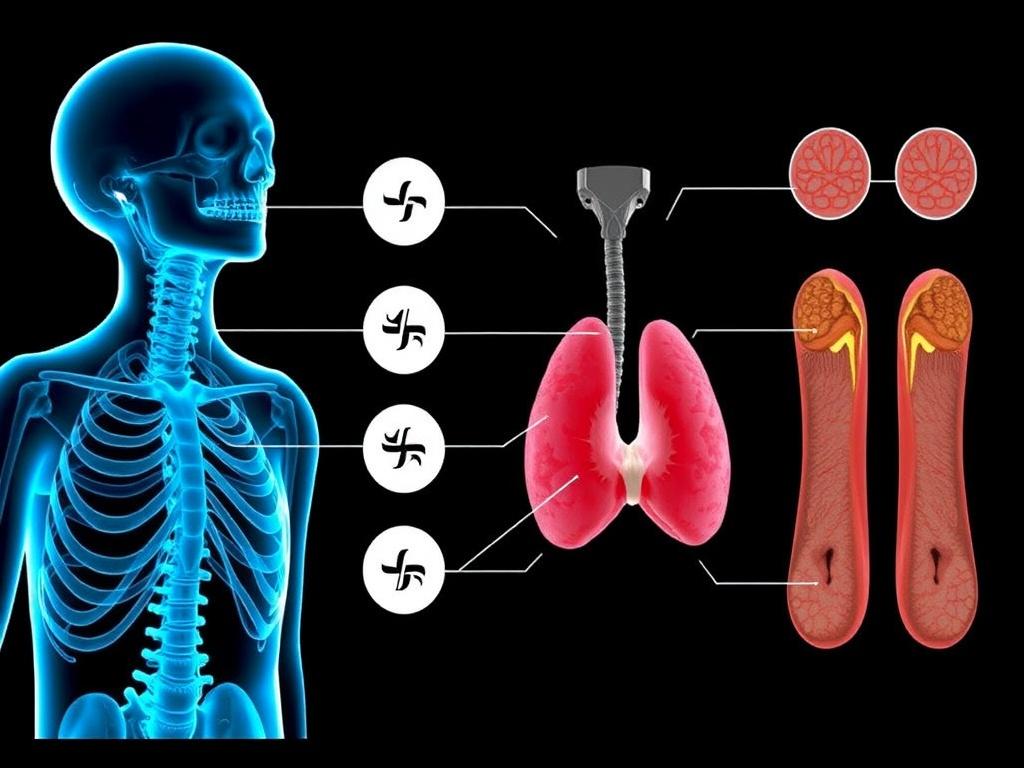
Щитовидная железа располагается в передней части шеи, чуть ниже “адамово яблока”, по форме напоминает бабочку. Она состоит из двух долей, соединённых перешейком, и окружена кровеносными сосудами и нервами, которые играют важную роль при операциях.
Паращитовидные железы обычно прячутся на задней поверхности долей щитовидки; их четыре, но число и расположение могут варьироваться. Они небольшие — размером с горошину — и легко ускользают от внимания даже на УЗИ при неопытном осмотре.
Структурные особенности щитовидной ткани
Основным элементом щитовидки являются фолликулы — мешочки, заполненные коллоидом, где хранится прекурсор гормонов. Клетки, выстилающие фолликулы, синтезируют тироксин и трийодтиронин, активируя их по мере необходимости.
Ещё одна важная составляющая — С-клетки, которые продуцируют кальцитонин. Этот гормон влияет на обмен кальция, и пусть его роль кажется менее громкой, она имеет значение в урегулировании баланса минералов.
Паращитовидные железы: маленькие регуляторы кальциевого обмена
Клетки паращитовидных желез выделяют паратгормон, который быстро реагирует на изменения уровня ионов кальция в крови. Если концентрация кальция падает, паратгормон стимулирует кость, почки и кишечник, чтобы восстановить баланс.
Из-за своего размера и расположения эти железы особенно уязвимы при операциях на щитовидной железе: можно случайно повредить или удалить одну из них, что приведёт к нарушению кальциевого обмена.
Гормоны и их функции
Можно представить гормоны щитовидки и паращитовидных желез как дирижёров двух оркестров: один задаёт темп метаболизма, другой — следит за прочностью костей и стабильностью нервной возбудимости. Их взаимодействие поддерживает гомеостаз во всем теле.
Ниже — краткая табличная сводка основных гормонов и их задач.
| Гормон | Источник | Ключевые функции |
|---|---|---|
| Тироксин (T4) | Щитовидная железа | Ускоряет базальный метаболизм, влияет на рост и развитие, регулирует температуру тела |
| Трийодтиронин (T3) | Щитовидная железа / периферическое превращение T4 | Активная форма гормона, влияет на сердечный ритм, энергетический обмен, нервную систему |
| Кальцитонин | С-клетки щитовидной железы | Понижает уровень кальция в крови за счёт подавления резорбции кости |
| Паратгормон (PTH) | Паращитовидные железы | Повышает уровень кальция в крови, стимулирует костную резорбцию и реабсорбцию кальция в почках |
Как производится и регулируется гормональная активность
Производство тиреоидных гормонов начинается с поглощения йода клетками щитовидки. Йод связывается с тирозильными остатками белка тиреоглобулина и далее проходит сложную серию химических превращений до образования T4 и T3.
Регуляция идёт через гипоталамо-гипофизарно-тироидную ось. Гипоталамус выделяет TRH, который стимулирует гипофиз к секреции TSH. Под влиянием TSH щитовидная железа увеличивает синтез и выделение T4 и T3. При повышении уровня свободных гормонов тормозится секреция TRH и TSH — это обратная связь.
Регуляция кальциевого обмена
Паратгормон действует быстро и локально: при падении ионов кальция он стимулирует остеокласты — клетки, разрушающие костную ткань — чтобы высвободить кальций. В почках PTH повышает реабсорбцию кальция и усиливает активацию витамина D, что повышает всасывание кальция в кишечнике.
Кальцитонин работает иначе: он тормозит костную резорбцию, хотя в клинике его роль менее значительна по сравнению с PTH. Вместе они поддерживают плазменный уровень кальция в очень узком диапазоне.
Клинические проявления нарушений
Сбои в работе этих желез проявляются по-разному. Дисфункция щитовидной чаще влияет на обмен веществ и состояние нервной системы, а проблемы с паращитовидными отражаются на уровне кальция и мышечной возбудимости.
Ниже перечислены типичные состояния и основные симптомы, на которые стоит обратить внимание.
- Гипотиреоз — слабость, набор веса, холодовая непереносимость, запоры, замедление мышления.
- Гипертиреоз — повышенная раздражительность, потеря веса, учащённое сердцебиение, тремор, потливость.
- Узловые образования в щитовидке — ощущение кома в горле, изменение голоса, иногда без выраженных симптомов.
- Первичный гиперпаратиреоз — слабость, полиурия, камни в почках, боли в костях, депрессия.
- Гипопаратиреоз — мышечные судороги, парестезии, карпопедальные спазмы, при тяжёлом течении — судороги и сердечные аритмии.
Как распознать бессимптомные случаи
Некоторые нарушения обнаруживаются случайно, при плановом анализе крови или УЗИ шеи. Например, узлы щитовидки часто длительное время не дают симптомов и выявляются при профилактическом обследовании.
Поэтому важно не игнорировать простые анализы: уровень TSH и кальция — это быстрый и доступный способ понять, есть ли повод для дальнейшего обследования.
Диагностические методы: что и когда назначают
Базовый набор исследований при подозрении на патологию включает измерение TSH, свободного T4, свободного T3 и антител (anti-TPO, anti-Tg). Эти тесты дают представление об активности щитовидки и наличии аутоиммунного воспаления.
Для оценки паращитовидных желез проверяют общий кальций, ионизированный кальций и уровень паратгормона. Соотношение этих показателей помогает отличить первичный и вторичный гиперпаратиреоз.
Инструментальные методы
УЗИ щитовидной железы — основной визуализирующий метод. Оно показывает размеры, структуру, наличие узлов и их характеристики. При подозрении на злокачественность выполняют тонкоигольную аспирационную биопсию под контролем УЗИ.
Сцинтиграфия щитовидной позволяет оценить функциональную активность узлов: “горячие” узлы чаще доброкачественные, а “холодные” требуют более тщательного изучения. Для паращитовидных иногда используют SPECT/CT или 99mTc-сестамибисцинтиграфию, чтобы локализовать патологические железы перед операцией.
Лечение: от медикаментов до операции
Подход к лечению зависит от диагноза. При гипотиреозе стандарт — заместительная терапия левотироксином, дозу подбирают индивидуально, учитывая вес, возраст и сопутствующие заболевания.
Гипертиреоз лечат медикаментозно антитиреоидными средствами, блокирующими синтез гормонов, либо радиойодтерапией и реже — операцией. Выбор зависит от причины, возраста пациента и размера железы.
Хирургические вмешательства и послеоперационный период
Тиреоидэктомия — удаление части или всей щитовидной — необходима при объёмных узлах, злокачественных опухолях или неэффективности консервативной терапии. Операция требует высокой точности, чтобы сохранить нервы, отвечающие за голос, и паращитовидные железы.
После операции возможна временная или постоянная гипопаратиреозная гипокальциемия. Это проявляется покалыванием в пальцах и мышечными спазмами; лечится окрашиванием кальция и витамином D. Иногда приходится назначать заместительную терапию пожизненно.
Болезни паращитовидных желез: особенности лечения
При первичном гиперпаратиреозе чаще всего причиной является аденома одной из паращитовидных желез. В таких случаях показано хирургическое удаление патологической ткани с последующей нормализацией уровня кальция.
Если гиперпаратиреоз вторичный — например, при хронической почечной недостаточности — лечение направлено на основное заболевание и коррекцию дефицита витамина D и кальция. Иногда используют селективные модуляторы рецепторов кальция.
Питание, дефициты и роль микроэлементов
Йод необходим для синтеза тиреоидных гормонов, и его дефицит — одна из классических причин заболеваний щитовидной железы. В регионах с низким содержанием йода в почве профилактически рекомендуют йодированную соль и продукты, богатые йодом.
Селен играет роль в превращении T4 в активный T3 и обладает антиоксидантными свойствами, поэтому при аутоиммунном тиреоидите его часто обсуждают как полезную добавку. Однако дозы надо подбирать осторожно и по показаниям врача.
Практические рекомендации по диете
Больше морепродуктов, орехов и молочных продуктов — при нормальной функции почек это помогает поддерживать запас кальция и йода. Умеренность важна: избыток йода может спровоцировать нарушения, особенно при аутоиммунном заболевании.
Если у вас гипопаратиреоз или после операции снижён уровень кальция, врач порекомендует препараты кальция и активный витамин D. Самостоятельно высокие дозы принимать не стоит, это может привести к кальцификации тканей и другим осложнениям.
Жизнь с хроническими нарушениями: что важно помнить
Тиреоидные заболевания чаще требуют пожизненного наблюдения, особенно если назначена гормонозаместительная терапия. Контроль уровня TSH помогает корректировать дозировку и избегать симптомов как гипо-, так и гипертиреоза.
При гиперпаратиреозе после операции следует регулярно проверять кальций и PTH, чтобы вовремя обнаружить рецидив или недостаточность. Пациенты учатся распознавать первые признаки гипокальциемии и иметь под рукой препараты кальция для экстренного приёма.
Личный пример
Один знакомый врач рассказывал мне случай, когда после полной тиреоидэктомии у пациента появились спазмы в руках. Быстрое измерение кальция и ввод препаратов устранили симптомы за сутки. Этот эпизод напомнил мне, насколько важна готовность к таким ситуациям у хирургов и медперсонала.
Из собственного опыта: у моей родственницы при плановом обследовании обнаружили небольшой “холодный” узел. Мы переживали, но последовательная дифференциальная диагностика и тонкоигольная биопсия позволили избежать необоснованной паники и принять взвешенное решение об наблюдении.
Профилактика и когда обращаться к врачу
Регулярная диспансеризация, особенно после 40 лет или при семейном анамнезе заболеваний щитовидки, помогает выявлять проблемы на ранней стадии. Анализ TSH — доступный и информативный тест для первичного скрининга.
Обратиться к врачу следует при необъяснимой усталости, резкой смене веса, постоянной дрожи рук, появлении “кома” в шее или мышечных судорогах. Раннее обследование экономит время и уменьшает риск серьёзных осложнений.
Мифы и факты
Существует немало мифов про диеты, “очищение щитовидки” и чудодейственные травы. Важно опираться на доказательную медицину: эффект большинства популярных методик не подтверждён, а иногда может быть вредным.
Например, народные рекомендации резко увеличить потребление йода без контроля врача могут привести к противоположному эффекту и спровоцировать аутоиммунные реакции. Всегда лучше сверять добавки и изменения рациона с эндокринологом.
Современные направления в диагностике и терапии
Развитие молекулярной диагностики позволяет точнее оценивать риск злокачественности узлов и выбирать оптимальную тактику. Генетические тесты и молекулярные маркёры всё чаще используются для принятия решения об операции.
В лечении появляются целевые препараты, которые действуют на конкретные пути в клетке при онкологии щитовидной железы. Это уменьшает потребность в агрессивных вмешательствах и расширяет возможности для пациентов с распространённой болезнью.
Будущее и телемедицина
Телемедицина стала полезной для мониторинга хронических пациентов: контроль анализов крови и обсуждение дозировок можно проводить дистанционно, что удобно при стабильных состояниях. Однако при подозрении на новую патологию очный осмотр и УЗИ остаются обязательными.
Надёжные домашние тесты и портативные УЗИ уже меняют клиническую практику, но критически важно сохранять квалифицированную интерпретацию результатов, чтобы не допускать лишних операций или, наоборот, промедления в лечении.
Понимание работы щитовидной и паращитовидных желез делает управление здоровьем более осознанным. Маленькие органы выполняют большие задачи — и с вниманием к симптомам, регулярными проверками и сотрудничеством с врачом многие проблемы решаемы или хорошо контролируются.