Спинной мозг — не просто «провод» между головным мозгом и телом, это сложная структура с собственной организацией, правилами и уязвимыми местами. В этой статье я постараюсь объяснить, как он устроен на уровне сегментов, что такое оболочки и зачем нам корешки, а также показать, как знание анатомии помогает в повседневной медицинской практике.
Материал разобран подробно, но без лишней воды: каждый раздел раскрывает конкретную часть строения и функции, с примерами из жизни и клиническими наблюдениями. Если вы работаете с пациентами или просто хотите по-настоящему понять, что отвечает за движение, чувствительность и рефлексы, продолжайте читать.
Общее строение и функции спинного мозга
Спинной мозг располагается в позвоночном канале и состоит из серого и белого вещества, которые выполняют разные задачи. Серое вещество формирует рога и отвечает за интеграцию и рефлекторную обработку, белое — за передачу информации вверх и вниз по тракту.
Помимо проводящей роли, спинной мозг обеспечивает местные рефлексы: нейроны рогов выполняют автоматические программы, от простого сгибания руки при прикосновении до сложных центров контроля тонуса и позы. Важно понимать, что повреждение на уровне конкретного сегмента даёт характерный набор симптомов.
Сегменты спинного мозга: сколько и как они расположены
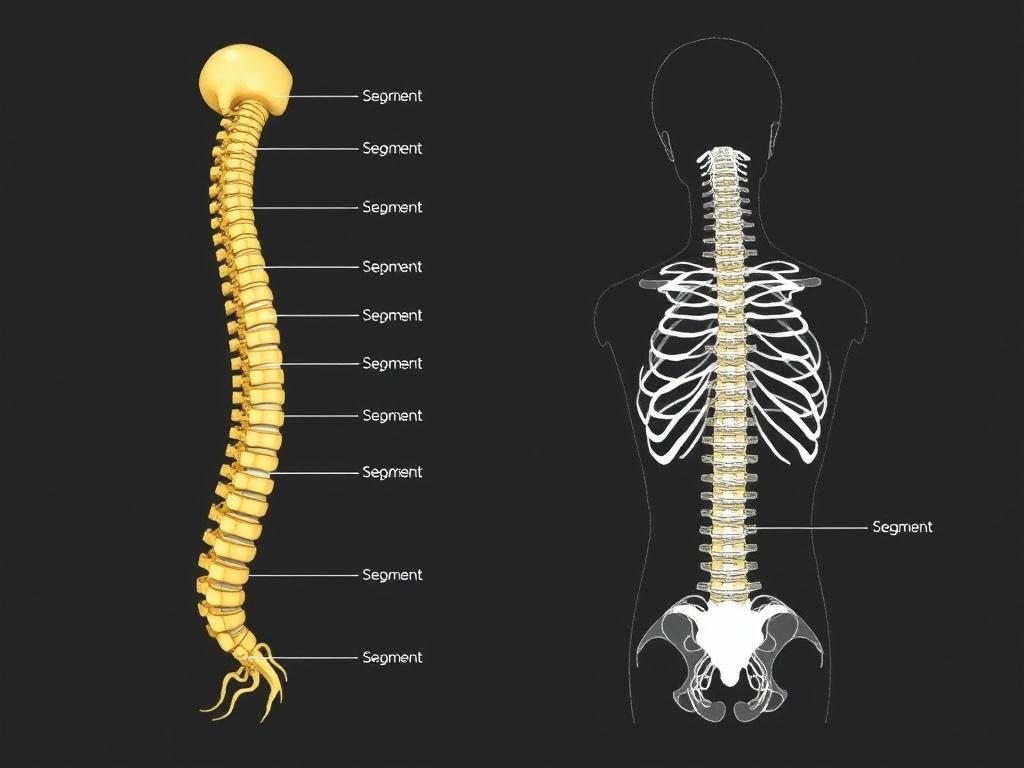
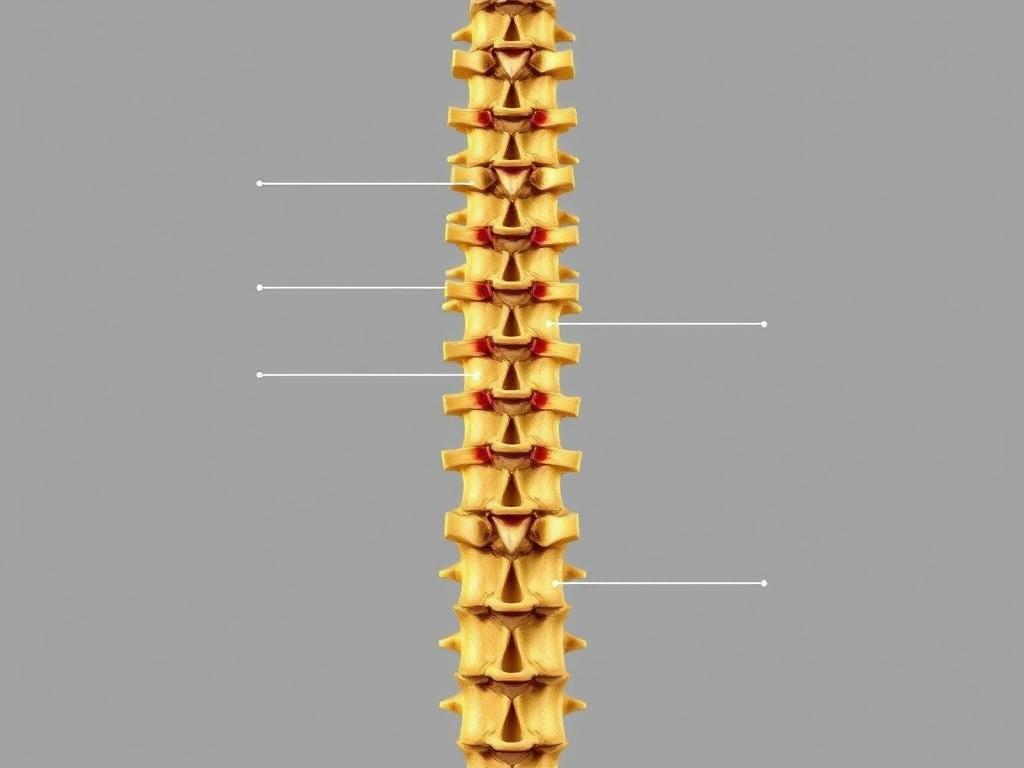
Спинной мозг сегментирован на анатомическом и функциональном уровнях: каждому сегменту соответствует пара спинномозговых нервов, выходящих через межпозвонковые отверстия. Всего обычно 31 сегмент: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый.
Номер сегмента не всегда совпадает с уровнем позвонка, особенно в грудной и поясничной областях у взрослого человека. Это связано с тем, что позвоночный столб растёт дольше, чем сам спинной мозг, поэтому у взрослого конус спинного мозга обычно заканчивается на уровне позвонка L1–L2.
Особые зоны — шейное и пояснично-крестцовое утолщения. Они содержат нейроны, управляющие верхними и нижними конечностями соответственно, поэтому при повреждении в этих местах наблюдаются выраженные моторные и сенсорные расстройства.
Для удобства навигации приведу небольшую таблицу с количеством сегментов по отделам:
| Отдел | Сегменты |
|---|---|
| Шейный | 8 |
| Грудной | 12 |
| Поясничный | 5 |
| Крестцовый | 5 |
| Копчиковый | 1 |
Как сегменты соотносятся с дерматомами и миотомами
Каждому сегменту соответствует участок кожи и мышечный набор, называемые дерматомом и миотомом. Это сопоставление используется при неврологической диагностике: по распределению боли, онемения или слабости врач локализует поражение.
Например, онемение на медиальной поверхности стопы может указывать на проблему в сегменте S1, а парез пальцев рук — на поражение сегментов C7–C8. Такие закономерности не абсолютны, но часто помогают ориентироваться быстро и точно.
Конус медуллярис и кауда эквина
Конус медуллярис — сужение концевой части спинного мозга, от него вниз тянется тонкая нить — filum terminale, удерживающая мозг в позвоночном канале. Ниже конуса располагаются корешки последних сегментов в виде «конского хвоста», называемого каудой эквиной.
Это важно при проведении люмбальной пункции и при хирургии: игла вводится ниже уровня спинного мозга, чтобы не повредить его, а анестезия или инъекции в эпидуральное пространство воздействуют на корешки.
Оболочки спинного мозга: защита и среда обмена
Спинной мозг покрыт тремя оболочками: твердой, паутинной и мягкой. Они обеспечивают механическую защиту, формируют пространство для циркуляции спинномозговой жидкости и участвуют в иммунном и метаболическом гомеостазе.
Наружная — твердая оболочка — плотная и непрерывная с надкостницей канала. Между ней и стенкой позвоночного канала находится эпидуральное пространство, заполненное венозными сплетениями и жировой тканью. Это пространство используют для эпидуральной анестезии.
Подпаутинное пространство и спинномозговая жидкость
Между паутинной и мягкой оболочками расположено подпаутинное пространство, заполненное спинномозговой жидкостью (CSF). Именно в этом объеме проводят люмбальные пункции для анализа CSF или введения препаратов интратекально.
Спинномозговая жидкость выполняет амортизирующую функцию, поддерживает стабильную химию центральной нервной системы и служит буфером для давления. Изменения состава CSF служат важным диагностическим маркером при менингитах, субарахноидальных кровоизлияниях и воспалительных заболеваниях.
Патологии оболочек и их проявления
Воспаление оболочек проявляется болезненностью, ригидностью шеи и изменениями в CSF; гнойный менингит часто сопровождается быстрым ухудшением состояния и требует немедленной терапии. Субдуральные и эпидуральные гематомы сдавливают спинной мозг или корешки и приводят к боли и неврологическим дефицитам.
Эпидуральная анестезия безопасна при соблюдении техники, но ошибки приводят к сосудистым осложнениям или парестезиям. Понимание анатомии оболочек помогает выбирать правильную точку для вмешательства и оценивать риски.
Корешки: вход и выход информации
Каждый сегмент спинного мозга даёт пару корешков: дорсальный и вентральный. Дорсальные корешки несут чувствительную информацию к серому веществу, вентральные — моторные команды от передних рогов к мышцам.
Эти корешки собираются в спинномозговой нерв, который быстро делится на заднюю и переднюю ветви, а также на соединительные ветви, обеспечивающие вегетативную связь. Поэтому поражение корешка проявляется четкой картиной: радикулопатия с болью по ходу дерматома и снижением рефлексов.
- Дорсальный корешок: чувствительный, содержит ганглий (узел), где находятся тела сенсорных нейронов.
- Вентральный корешок: моторный, направляет эфферентные импульсы к скелетным мышцам.
- Спинномозговой нерв: смешанный, образуется при слиянии корешков и быстро разветвляется.
Дорсальные корешковые ганглии и их роль
Дорсальные корешковые ганглии содержат тела псевдоуниполярных сенсорных нейронов и находятся вблизи межпозвонковых отверстий. Они особенно чувствительны к компрессии и воспалению, что объясняет выраженную боль при защемлении корешка.
Вирусные инфекции, например опоясывающий герпес, локализуются в таких ганглиях и вызывают сильную дерматомную боль и высыпания. Их поражение иногда приводит к длительной постгерпетической невралгии.
Отличия корешковой и периферической невропатии
Поражение корешка обычно даёт иррадиирующую боль, ограниченную дерматомом, снижение рефлексов и мышечную слабость в миотомах. Периферическая невропатия чаще спектральна и симметрична, затрагивает дистальные отделы конечностей и сопровождается онемением по “перчатко-носочному” типу.
Клиническая дифференциация критична: лечение радикулопатии может включать физиотерапию, эпидуральные стероидные инъекции или декомпрессию, в то время как системные невропатии требуют коррекции метаболических причин.
Кровоснабжение спинного мозга
Кровоснабжение обеспечивается тремя основными артериями: передней позвоночной артерией и двумя задними позвоночными артериями, которые образуют систему продольных сосудов. Эти артерии питаются сегментарными кортикоспинальными ветвями, входящими через межпозвонковые отверстия.
Наиболее важная сегментарная артерия — артерия Адамкевича, которая обычно питается из левой межреберной артерии в области T8–L2 и обеспечивает кровью нижнюю часть спинного мозга. Её поражение приводит к серьезному ишемическому синдрому.
Ишемия спинного мозга проявляется внезапной слабостью, нарушением чувствительности и часто нарушением функции тазовых органов. В хирургии и при выполнении эндоваскулярных процедур знание сосудистой анатомии обязательно для предотвращения катастрофических осложнений.
Диагностические подходы к исследованию спинного мозга
Ключ к точной локализации поражения — неврологический осмотр: оценка силы, рефлексов, чувствительности и функций тазовых органов. Это позволяет сформулировать предварительный диагноз и выбрать инструментальные исследования.
Магнитно-резонансная томография (МРТ) — золотой стандарт визуализации мягких тканей, оболочек и спинного мозга. Она показывает грыжи дисков, опухоли, инфаркты, демиелинизацию и воспалительные изменения гораздо лучше, чем рентгенография или КТ.
Люмбальная пункция используется для анализа спинномозговой жидкости, что важно при подозрении на инфекцию или воспаление. ЭКГ и лабораторные тесты помогают исключить сопутствующие или системные причины симптомов.
Клинические синдромы при поражении спинного мозга
Существует несколько характерных клинических картин: синдром передней спинальной артерии, при котором нарушается моторика и температурно-болевое восприятие, но сохраняется проприоцепция; и синдром Брауна-Секкара с односторонним параличом и противоположной чувствительной потерей.
Опухоли и воспалительные поражения чаще прогрессируют медленнее, чем острые ишемии или травмы, однако их разлитая симптоматика может затруднять раннюю диагностику. Поэтому наблюдение за динамикой симптомов и своевременная визуализация имеют решающее значение.
Травмы и хирургические аспекты
Травмы позвоночника и спинного мозга варьируют от компрессии корешков до полной поперечной травмы, приводящей к параплегии или тетраплегии. Степень и характер дефицита зависят от уровня и механизма повреждения.
Хирургическая декомпрессия показана при нестабильных переломах, компрессии с прогрессирующей неврологией и рядах опухолей. Планирование операции требует точной картины сосудистого снабжения и расположения корешков, чтобы минимизировать риск дополнительной травмы.
В повседневной практике часто вижу, как быстрое принятие решения и координация команды спасают функцию пациента: своевременная репозиция и стабилизация позвоночника, ранняя декомпрессия при компрессии — всё это даёт шансы на восстановление.
Эпидемиология и распространённые клинические состояния
Частые проблемы, связанные со спинным мозгом и корешками, включают радикулопатии из-за грыжи межпозвонкового диска, стенозы позвоночного канала у пожилых и травмы в результате ДТП. Инфекционные и демиелинизирующие заболевания встречаются реже, но имеют серьёзные последствия.
Оба состояния — и компрессия корешка, и поражение спинного мозга — приводят к боли, утрате чувствительности и моторике. Адекватная реабилитация, ранняя физиотерапия и, при необходимости, оперативное лечение определяют долгосрочный исход.
Практические советы для врачей и студентов
При обследовании пациента никогда не полагайтесь только на МРТ. Сравнивайте картину визуализации с клинической симптоматикой, потому что у многих людей есть “асимптомные” грыжи дисков, которые не объясняют жалобы.
При выполнении люмбальной пункции всегда учитывайте уровень окончания спинного мозга и выбирайте пунктир ниже L2, чаще между L3–L4 или L4–L5. Это снижает риск случайного повреждения конуса медуллярис или корешков.
Личный пример: в анатомическом кабинете я видел, как студенты впервые соприкасаются с нитями корешков в диссекции. Это помогает осознать, насколько плотные и уязвимые структуры, и почему техника манипуляций в клинике требует спокойствия и аккуратности.
Реабилитация и восстановление функций
После повреждения спинного мозга реабилитация направлена на восстановление моторики, поддержание мышечной массы, профилактику контрактур и восстановление функций тазовых органов. Чем раньше начата реабилитация, тем выше шанс улучшения состояния.
Терапия включает физиотерапию, эрготерапию, электростимуляцию и обучение адаптивным техникам. Психологическая поддержка и социальная реинтеграция не менее важны, чем физиологические вмешательства.
Современные тренды и исследования
В нейрореабилитации появляются технологии, которые меняют подход: инвазивные и неинвазивные стимуляции, роботизированные тренажёры и клеточные терапии дают обоснованную надежду на улучшение исходов. Однако многие методики требуют дальнейших исследований и строгих клинических испытаний.
Исследования сосудистой анатомии спинного мозга и механизмов регенерации нервной ткани продолжаются, и уже сейчас принципы лечения становятся более персонифицированными. Это важно: подходы, основанные на точной локализации поражения по сегментам, дают лучшие результаты.
Ключевые выводы
Спинной мозг — сложная, но логичная система. Сегменты определяют зону ответственности за движение и чувствительность, оболочки обеспечивают защиту и среду для жизнедеятельности, а корешки — это точки входа и выхода информации между центральной и периферической нервной системой.
Понимание анатомии помогает в диагностике и выборе лечения: от правильной интерпретации дерматомов до безопасного проведения люмбальной пункции и планирования операции. Практические навыки и внимание к деталям способны сохранить или существенно улучшить качество жизни пациента.
Если вы изучаете этот раздел анатомии или сталкиваетесь с больными с поражениями позвоночника, берегите внимание к деталям, сопоставляйте данные осмотра с изображениями и не забывайте о важности ранней реабилитации. Именно комплексный подход приносит реальные результаты.