Кровеносная система — это не только артерии, которые бьют в такт жизни, но и вены, возвращающие кровь к сердцу. В центре этой сети стоят две крупные магистрали: верхняя и нижняя полые вены. В этой статье подробно разберём их анатомию, физиологию, возможные аномалии и клинические ситуации, которые чаще всего встречаются в практике.
Как устроены магистрали: общая картина
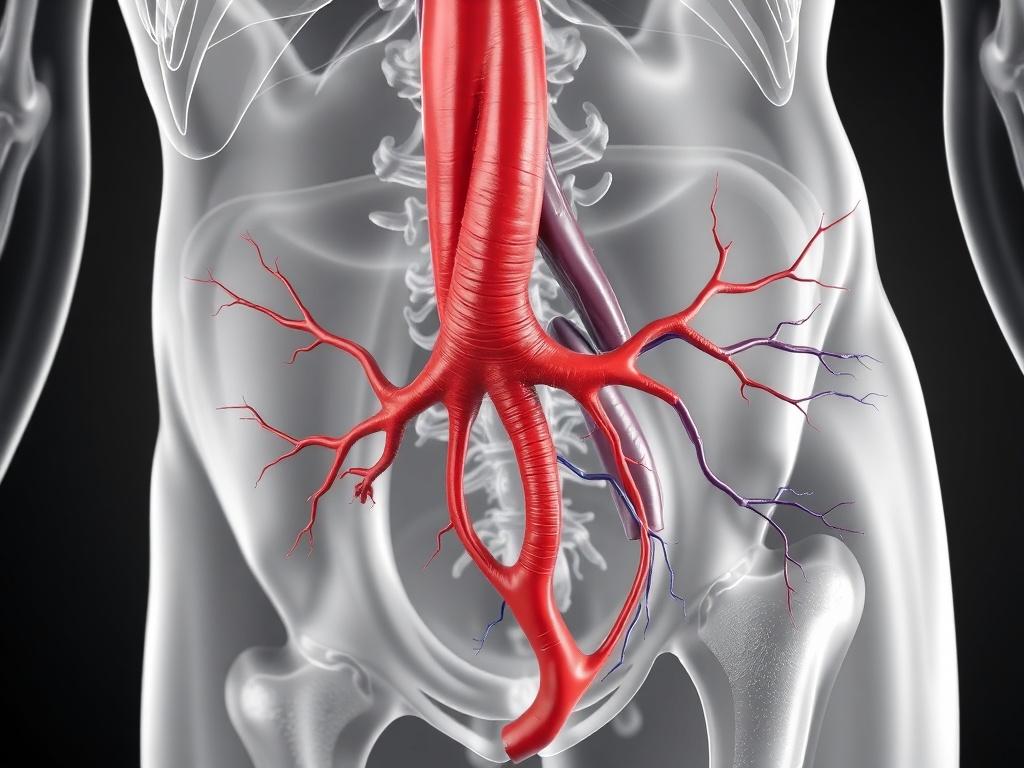
Обе полые вены собирают венозную кровь из разных областей тела и направляют её в правое предсердие. Верхняя полая вена принимает кровь из головы, шеи, верхних конечностей и части грудной клетки. Нижняя полая вена транспортирует кровь от органов брюшной полости, таза и нижних конечностей.
Хотя обе вены выполняют одну функцию — приводят венозную кровь к сердцу — их анатомия, окружающие структуры и клинические проблемы значительно различаются. Понимание этих отличий помогает в диагностике и выборе лечения при венозных патологиях.
Образование и расположение верхней полой вены
Верхняя полая вена формируется слиянием правой и левой плечеголовных вен позади нижней части грудины. Она опускается вниз вдоль правой медиастинальной стенки и впадает в правое предсердие. На своём пути принимает притоки: непарные вены грудной клетки, внутренние грудные вены и некоторые небольшие соединения с верхними конечностями.
Её длина сравнительно небольшая, что делает её уязвимой при близко расположенных опухолях и расширенных лимфоузлах. Поэтому нарушения прохождения кровотока по этой вене часто проявляются быстро и заметно.
Образование и расположение нижней полой вены
Нижняя полая вена образуется слиянием правой и левой общих подвздошных вен на уровне правой поясничной области. Поднимаясь по правой стороне позвоночника, она проходит через брюшную полость, диафрагму и направляется к правому предсердию. По пути в неё впадают печёночные, почечные, яичковые или маточные вены и другие крупные притоки.
Из-за своей длины и большого числа притоков она подвергается разнообразным патологическим воздействиям: тромбозам, компрессиям со стороны опухолей и травмам при повреждении органов брюшной полости.
Физиология венозного возврата: как кровь возвращается к сердцу
Возврат венозной крови зависит от нескольких факторов: градиента давления между периферией и правым предсердием, дыхательных движений, тонуса сосудистых стенок и насосной активности мышц. Пульсация и ритм сердца создают основу, но роль оказывают и внешние механизмы.
При вдохе внутригрудное давление становится более отрицательным, что способствует притоку крови вглубь грудной клетки и улучшает венозный возврат по верхней полой вене. В то же время внутрибрюшное давление растёт и может временно затруднять возврат по нижней полой вене.
Роль мышечного и дыхательного насосов
Сокращение скелетных мышц ног действует как насос, выталкивающий кровь по глубоким венам и далее в большую вену. При длительном стоянии этот механизм ослабевает, что объясняет появление отёков и ощущение тяжести в ногах. Активная ходьба и физическая нагрузка улучшают венозный отток.
Дыхательный насос особенно важен в грудной клетке: колебания внутригрудного давления меняют приток крови по верхней полой вене. Это взаимодействие дыхания и гемодинамики заметно при некоторых клинических состояниях, например при застое в правых отделах сердца.
Особенности гемодинамики
Вены — низконапорные сосуды, их давление значительно ниже артериального. В правом предсердии давление варьирует небольшими волнами, и именно это давление является конечным “приёмником” для венозного возврата. Даже небольшое повышение давления в правом предсердии может заметно снизить приток крови по обеим полым венам.
При патологиях сердца, например при сердечной недостаточности правых отделов, наблюдаются застойные явления по обеим магистралям. Разница в клинической картине будет зависеть от того, какая вена страдает сильнее и в каком участке возникла преграда.
Эмбриология и варианты развития
Формирование крупных вен происходит на ранних этапах эмбрионального развития. Развитие происходит из системы парных вен: передних кардинальных образований формируют верхнюю полую вену, а сочетание задних кардинальных, субкардинальных и супракардинальных вен даёт начало сегментам нижней полой вены.
Поскольку процесс сложный и включает резорбцию и перестройку сосудов, возможны варианты. Некоторые из них встречаются относительно часто и имеют значение для клиницистов и хирургов.
Типичные аномалии и их значение
Одна из часто обсуждаемых аномалий — персистирующая левая верхняя полая вена. Она образуется, если левая передняя кардинальная вена сохраняется и остаётся в связи с правым предсердием. Чаще всего это выявляют случайно при КТ или ЭхоКГ, но иногда это мешает установке катетеров и кардиостимуляторов.
Другой вариант — двойная нижняя полая вена, когда сохраняются обе параллельные ветви по обе стороны позвоночника. Это имеет значение при планировании операций, эндоваскулярных вмешательств и при установке фильтров, так как стандартное расположение оборудования может оказаться неэффективным.
Клинические состояния, связанные с верхней полой веной
Синдром верхней полой вены — наиболее узнаваемая патология этой области. Он развивается при нарушении оттока крови из головы и верхней части тела. Симптомы варьируются от плевания в утренние часы до серьёзных нарушений дыхания и неврологических симптомов.
Причинами могут быть злокачественные опухоли средостения, например рак лёгкого или лимфома, а также тромбоз, полученный вследствие длительного нахождения центрального венозного катетера. Важно быстро оценить причину, ведь от этого зависит срочность вмешательства.
Клинические проявления синдрома
Пациент часто отмечает отёк лица, шеи и верхних конечностей, чувство напряжения или тяжести в голове, головные боли и иногда одышку. В запущенных случаях появляются венозные коллатерали на передней грудной стенке и признаки внутричерепной гипертензии у лиц с выраженным нарушением оттока.
Диагностика начинается с осмотра и рентгенографии грудной клетки, но для точного определения уровня обструкции используют КТ с контрастом или венографию. Лечение направлено на устранение причины и восстановление проходимости вены.
Лечение при обструкции верхней полой вены
Если причина — опухоль, основной задачей становится её лечение: лучевая терапия, химиотерапия или хирургия. В случаях тромбоза или механической обструкции применяют антикоагулянты, стенты и тромбоэктомию. Выбор зависит от состояния пациента и прогноза основного заболевания.
Эндоваскулярные методы дали большой прогресс: установка стента может быстро восстановить отток и уменьшить симптомы. Однако вмешательство требует хорошего планирования, особенно при наличии активно кровоточащих опухолей или выраженной коагулопатии.
Клинические состояния, связанные с нижней полой веной
Патологии нижней полой вены чаще проявляются отёками ног, венозной гипертензией и нарушением кровотока в органах брюшной полости. Тромбозы нижней полой вены представляют серьёзную угрозу из-за риска лёгочной эмболии.
Кроме тромбоза, клиническую значимость имеют опухолевое прорастание в вену, механическая компрессия со стороны абдоминальных масс и травмы. Локализация поражения и состояние коллатеральных вен определяют симптоматику и прогноз.
Тромбоз нижней полой вены и его последствия
При тромбозе часто наблюдаются односторонние или двусторонние отёки ног, расширение поверхностных вен, боли и венозная недостаточность. В некоторых случаях тромб распространяется на почечные вены, что нарушает функцию почек и требует неотложного вмешательства.
Лечение включает антикоагулянтную терапию, тромболизис и в редких случаях хирургическую тромбэктомию. Показания к установке фильтра в нижнюю полую вену обсуждают индивидуально, учитывая риск эмболии и потенциальные осложнения фильтра.
Фильтры в нижней полой вене: когда и зачем
Идея фильтра — остановить тромбы из ног перед попаданием в лёгкие. Их устанавливают при наличии противопоказаний к антикоагулянтам или при рецидивирующих эмболиях на фоне терапии. Современные фильтры бывают постоянными и временными, с возможностью извлечения.
Однако фильтры не лишены проблем: возможны миграция, инкорпорация в стенку вены и затруднение кровотока. Врач должен взвесить пользу и риск и планировать извлечение временного фильтра, как только это станет безопасно.
Диагностика и инструменты визуализации
Выбор метода исследования зависит от клинической задачи. Для быстрой оценки состояния вен часто используют ультразвуковое допплеровское сканирование, особенно при подозрении на тромбоз в нижних конечностях и почечных венах. Метод безопасен, доступен и информативен при правильной технике.
КТ с контрастированием даёт подробную анатомическую информацию о средостении и брюшной полости, что важно при опухолях и компрессии. МРТ применяется, когда требуется избежать ионизирующего излучения или получить высококонтрастные изображения мягких тканей.
Венография и её роль
Классическая контрастная венография остаётся «золотым стандартом» для точной оценки проходимости магистральных вен. Она позволяет не только визуализировать препятствие, но и выполнить эндоваскулярные вмешательства в одном сеансе. Минус — инвазивность и необходимость использования контраста.
В ряде случаев комбинируют несколько методов, чтобы получить полную картину и определить оптимальную стратегию лечения. Это особенно важно при планировании установки стента или фильтра.
Эндоваскулярные и хирургические вмешательства
Современная сосудистая терапия сочетает консервативные, эндоваскулярные и открытые методы. Эндоваскулярные технологии позволили сократить инвазивность вмешательств и повысить скорость восстановления пациентов. Они включают стентирование, ангиопластику, тромболизис и тромбоаспирацию.
Открытые операции по восстановлению проходимости необходимы реже, но остаются важным инструментом при массивных повреждениях или неудаче эндоваскулярных методов. Хирурги также применяют реконструкцию вены при опухолевом прорастании.
Особенности установки центральных катетеров и кардиостимуляторов
Путь для центрального венозного катетера часто проходит через верхнюю полую вену. Неправильно установленный катетер может вызвать тромбоз или перфорацию. Сравнительно небольшая длина верхней полой вены требует точной техники, иначе катетер окажется в положении, опасном для сердца.
Кардиостимуляторы и дефибрилляторы используют доступ по венам, что иногда осложняется аномалиями венозного строения. Рентгенконтроль и УЗИ облегчают процедуру и уменьшают риск осложнений.
Травмы и неотложные состояния
Повреждение полых вен в результате травмы — крайне серьёзная ситуация. Внутрибрюшное или внутригрудное кровотечение при ранении этой зоны может развиваться молниеносно. Быстрое распознавание и контроль кровотечения становятся ключевыми для сохранения жизни.
В условиях травматологического реанимационного комплекса применяют методы жёсткой фиксации, перевязки сосудов или экстренную реконструкцию. Современные центры активно используют сочетание хирургии и эндоваскулярных техник для гемостатического контроля.
Таблица: основные отличия верхней и нижней полых вен
| Параметр | Верхняя полая вена | Нижняя полая вена |
|---|---|---|
| Источники | Голова, шея, верхние конечности, часть грудной клетки | Нижняя часть туловища, органы брюшной полости, таз, нижние конечности |
| Расположение | Правое медиастинальное пространство | Правая позадипозвоночная область, через диафрагму |
| Частые патологии | Синдром верхней полой вены, тромбоз, компрессия опухолью | Тромбоз, опухолевое прорастание, компрессия, необходимость фильтрации |
| Ключевые процедуры | Стентирование, радиотерапия опухолей, тромболизис | Антикоагулянты, фильтры, тромбоэкстракция, стенты |
Профилактика и повседневные рекомендации
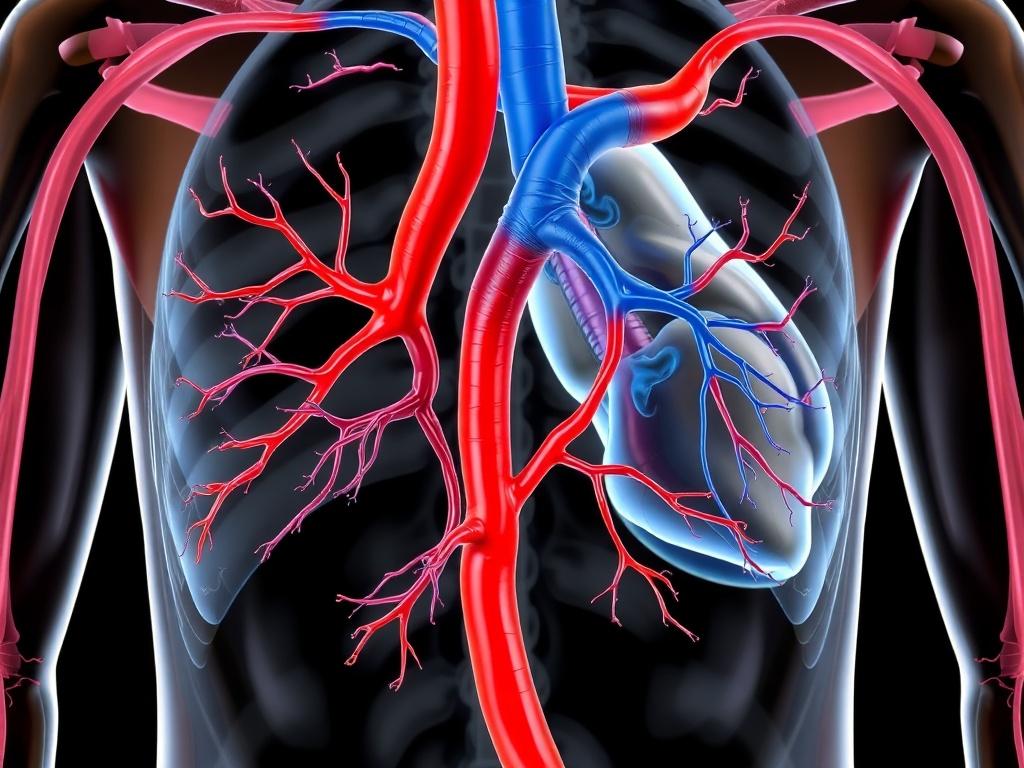
Профилактика венозных осложнений — часть повседневной медицины. Для снижения риска тромбозов рекомендуют активность, контроль веса, отказ от курения и своевременное лечение сердечно-сосудистых заболеваний. При длительной иммобилизации важны пассивные упражнения и эластические компрессы.
Пациентам с центральными венозными катетерами стоит следить за местом введения, соблюдать правила асептики и информировать врача о любых признаках инфицирования или боли. Ранняя диагностика позволит избежать тяжёлых последствий.
Особые рекомендации для пациентов с онкологией
У больных онкологией нагрузка на полые вены возрастает из-за риска прорастания опухоли и гиперкоагуляции. В таких случаях важно тесное взаимодействие онколога, сосудистого хирурга и радиолога. План лечения должен учитывать возможные вмешательства на венах и быть гибким.
Регулярное наблюдение с использованием УЗИ или КТ помогает выявить сдавление или тромбоз на ранних стадиях и выбрать своевременную тактику: от медикаментозной до эндоваскулярной.
Дифференциация симптомов и типичных ошибок в диагностике
Иногда симптомы нарушенного венозного оттока принимают за другие состояния. Например, отёк лица и шеи при синдроме верхней полой вены может быть ошибочно расценён как аллергическая реакция. Тщательный сбор анамнеза и внимательный осмотр помогают избежать таких путаниц.
Другой распространённый промах — недооценка риска тромбоза у постоперационных пациентов. Отсутствие профилактики в первые дни после операции увеличивает вероятность развития массивных тромбов, которые могут распространяться в нижнюю полую вену.
Личный опыт автора
На практике мне не раз доводилось наблюдать случаи, когда быстрое распознавание синдрома верхней полой вены меняло сценарий лечения. В одном случае пациентка с опухолью средостения получила стентирование, и её симптомы уменьшились в течение суток. Быстрое выполнение процедуры значительно улучшило качество жизни.
В другом случае молодой человек с тромбозом глубокой вены попал в клинику поздно, и тромб проник в почечные вены. Это потребовало комбинированного подхода: антикоагулянтов и эндоваскулярного удаления тромба. Эти примеры ещё раз подтверждают, насколько важна скорость и точность диагностики.
Что важно помнить о полых венах
Верхняя и нижняя полые вены — ключевые каналы венозного возврата, каждая со своими особенностями и рисками. Их патологии могут проявляться по-разному: от отёков и боли до угрожающих жизни состояний, таких как лёгочная эмболия или внутричерепная гипертензия.
Современные диагностические и терапевтические возможности позволяют успешно бороться с большинством проблем, если вовремя принять меры. Поэтому внимательность к симптомам, грамотная визуализация и скоординированная работа специалистов остаются залогом благоприятного исхода.