Желчный пузырь и желчевыводящие пути — тема, которую многие считают скучной и далёкой от повседневной жизни, пока не сталкиваются с коликой или желтухой. На самом деле это скрытая, но крайне активная система, без которой переваривание жиров и выведение продуктов распада было бы другим. В этой статье я расскажу доступно об устройстве, функциях, болезнях и практических советах: от симптомов, которые нельзя игнорировать, до того, как жить после удаления пузыря.
Анатомия: где находится и из чего состоит
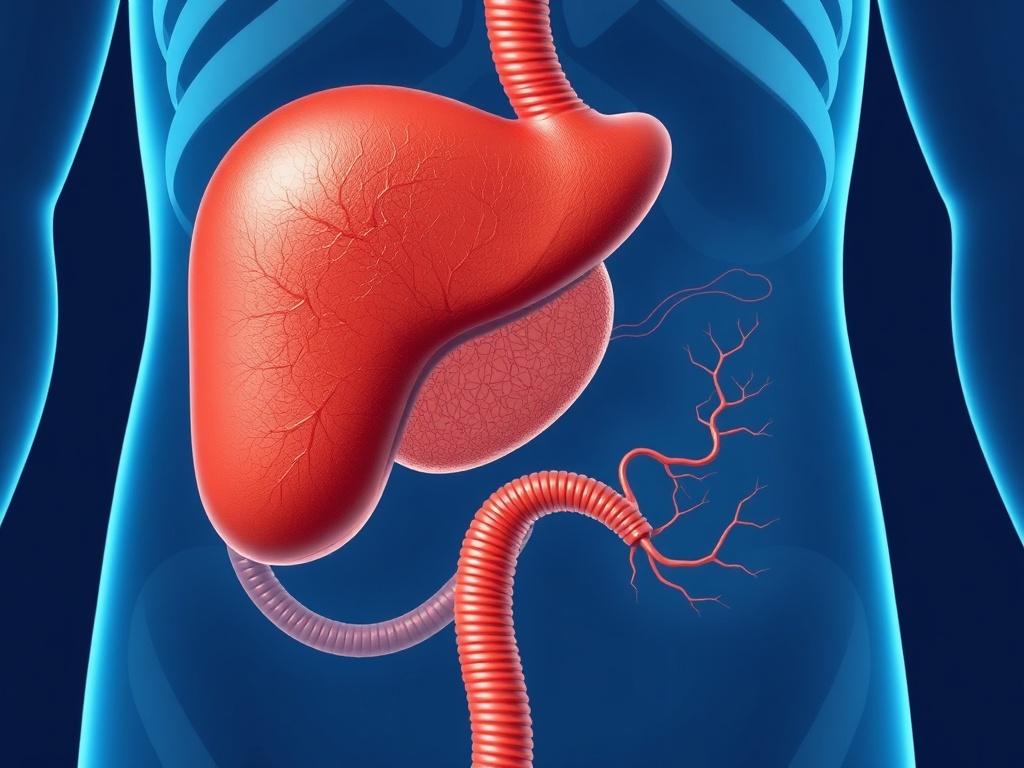
Желчный пузырь располагается в правом подреберье, вплотную к нижней поверхности печени. По форме он напоминает грушу: широкая часть называется дном, затем следует тело и узкий шейный отдел, который переходит в пузырный проток.
Далее пузырный проток соединяется с печёночными протоками: правым и левым, формируя общий печёночный проток. Он сливается с пузырным протоком и образует общий жёлчный проток, который затем идёт к двенадцатиперстной кишке, открываясь через ампулу, контролируемую сфинктером Одди.
Краткая таблица основных анатомических структур
Небольшая таблица помогает упорядочить представление о том, какие части входят в систему и как они связаны между собой.
| Структура | Роль |
|---|---|
| Желчный пузырь | Хранение и концентрация желчи |
| Пузырный проток | Соединение пузыря с общим жёлчным протоком |
| Печёночные протоки | Выведение желчи из печени |
| Общий жёлчный проток | Транспорт желчи в кишечник |
Как образуется и циркулирует желчь
Желчь синтезируется гепатоцитами печени из холестерина, билирубина и других компонентов. Ее состав включает желчные кислоты, фосфолипиды, холестерин и продукты распада гемоглобина — всё это обеспечивает эмульгирование жиров и выведение из организма ряда веществ.
После синтеза желчь частично напрямую поступает в двенадцатиперстную кишку, но значительная часть направляется в пузырь на хранение. Там она концентрируется: через стенку отбирается вода и ионы, что делает желчь более густой и готовой к эффективной работе при приёме пищи.
Энтерогепатическая циркуляция
Большая часть желчных кислот повторно абсорбируется в тонкой кишке и возвращается в печень по воротной вене — это цикл, который экономит ресурсы организма. Если этот цикл нарушается, может измениться состав желчи и повыситься риск образования камней.
Нарушения всасывания, бактериальные изменения в кишечнике и приём некоторых препаратов влияют на количество и качество возвращаемых желчных кислот. Эти факторы оказывают прямое влияние на стабильность эмульсионной функции желчи и состояние желчевыводящих путей.
Функции желчного пузыря и сфинктера Одди
Главная задача пузыря — хранить и концентрировать желчь, а затем выбросить её в кишечник во время приёма пищи, особенно когда в рационе присутствуют жиры. Этот выброс координируется гормоном холецистокинином и рефлексами, связанными с приёмом пищи.
Сфинктер Одди контролирует открытие ампулы и препятствует ретроградному заносу содержимого кишечника в протоки. Его работа важна: при повышенном тонусе желчь не проходит, при снижении барьера возможен возврат бактерий и развитие воспаления.
Типичные заболевания: что чаще всего встречается
Наиболее частые проблемы — это камни в желчном пузыре, воспаление пузыря и закупорка общего жёлчного протока. Эти состояния варьируются от лёгкого дискомфорта до полной угрозы жизни при развитии тяжёлой инфекции.
Кроме того, встречаются опухолевые процессы, врождённые аномалии протоков и дисфункция сфинктера. Установить точный диагноз позволяет сочетание клинической картины, лабораторных данных и инструментальных исследований.
Камни в желчном пузыре: причины и типы
Камни образуются, когда изменяется соотношение компонентов желчи — чаще всего повышается концентрация холестерина или ослабевает подвижность пузыря. Медленно текущие изменения формируют осадок, который со временем превращается в конкременты.
Различают холестериновые камни, пигментные и смешанные. Холестериновые встречаются чаще у людей с лишним весом и метаболическими нарушениями, пигментные — при гемолитических состояниях или инфекциях желчных путей.
Факторы риска
Можно выделить несколько устойчивых факторов, увеличивающих вероятность появления камней и воспалений: возраст, женский пол, беременность, ожирение, быстрый сброс веса, сахарный диабет и наследственность. Некоторые лекарства и заболевания печени также повышают риск.
- Пол — женщины болеют чаще, особенно при гормональной терапии.
- Нарушение обмена веществ — ожирение и метаболический синдром.
- Гемолитические болезни и хронические инфекции желчных путей.
Клинические проявления
Типичный симптом — печёночная колика: внезапная сильная боль в правом подреберье, иногда отдающая в спину или правое плечо. Боли часто сопровождаются тошнотой, рвотой и невозможностью найти удобное положение.
Если камень перекрывает общий жёлчный проток, присоединяются желтуха и потемнение мочи. При присоединении инфекции возникает лихорадка, озноб и общая интоксикация — это уже угрожающее состояние, требующее неотложной помощи.
Диагностика: какие исследования назначают
На первом месте по доступности и информативности находится ультразвуковое исследование брюшной полости. УЗИ позволяет увидеть камни в пузыре, утолщение стенки, признаки воспаления и дилатацию протоков.
Для оценки протока и состояния ампулы применяют магнитно-резонансную холангиопанкреатографию, она хороша тем, что неинвазивна и даёт чёткую картину. В экстренных случаях диагностически и терапевтически используется эндоскопическая ретроградная холангиопанкреатография.
Лабораторные маркеры
Клинические анализы крови направлены на оценку функции печени и признаков воспаления. Повышение билирубина и желчных фракций, а также ферментов щелочной фосфатазы и ГГТ подсказывают обструкцию протока или холестазе.
Общий анализ крови может выявить лейкоцитоз при остром воспалении, а биохимия — признаки нарушения синтеза и детоксикации. Интерпретировать результаты нужно в контексте картины и инструментальных данных.
Таблица: основные диагностические методы и их роль
Краткая таблица помогает понять, чем отличаются методы и в каких ситуациях их применяют.
| Метод | Преимущества | Ограничения |
|---|---|---|
| УЗИ брюшной полости | Доступно, без лучевой нагрузки, показывает камни в пузыре | Низкая чувствительность при камнях общего протока |
| MRCP | Неинвазивно, визуализирует протоки и ампулу | Дороже, не всегда доступно экстренно |
| ERCP | Диагностика и лечение в одном акте | Инвазивный, риск панкреатита и инфекций |
| Холецистит-скан (HIDA) | Оценивает сократимость пузыря и проходимость протока | Меньше доступен, требует радиофармпрепарата |
Лечение: от консервативных мер до хирургии
Тактика зависит от диагноза и тяжести состояния. При бессимптомных камнях часто выбирают наблюдение, а при коликах и осложнениях — лечение активное.
Если присутствует острое воспаление, назначают покой, постельный режим, обезболивание и антибиотики при подозрении на инфекцию. При выраженной обструкции может потребоваться срочная интервенция.
Медикаментозные подходы и их ограничения
Существуют препараты, которые растворяют холестериновые камни, но их действие медленное и показано далеко не всем. Лекарственные методы эффективны при небольших, одномерных камнях и при сохранённой функции пузыря.
Ударно-волновая литотрипсия применялась для дробления камней, но её использование ограничено сочетанием с уменьшением подвижности пузыря и риском повторного образования камней. Поэтому хирургическое лечение остаётся золотым стандартом при симптомных случаях.
Операция: лапароскопическая холецистэктомия
Удаление желчного пузыря сейчас чаще выполняют лапароскопически — через несколько небольших разрезов. Это уменьшает боль после операции, сокращает срок госпитализации и ускоряет восстановление по сравнению с открытым доступом.
Удаление пузыря не лишает организма способности переваривать жиры, поскольку печень продолжает вырабатывать желчь, которая напрямую попадает в кишечник. Тем не менее возможны адаптационные явления и временные изменения в пищеварении.
Интервенционные методики при камнях в общем протоке
Если камень мигрировал в общий жёлчный проток, применяется эндоскопическая ретроградная холангиопанкреатография для его удаления. Это позволяет одновременно снять обструкцию и установить стент при необходимости.
В некоторых ситуациях сначала делают ERCP для декомпрессии, а затем выполняют плановую холецистэктомию. Такой подход безопасен и уменьшает риск повторных осложнений.
Острый и хронический холецистит: особенности течения
Острый холецистит развивается на фоне длительной обструкции шейки пузыря или пузырного протока, когда нарушается отток и возникают воспалительные реакции. Боль, лихорадка и чувствительность в правом подреберье — классические признаки.
Хронический холецистит проявляется более мягко, но приводит к рубцеванию стенки пузыря и нарушению его функции. Пациенты жалуются на периодические боли после еды, чувство тяжести и диспепсию.
Осложнения, которых следует опасаться
Среди серьёзных осложнений — перфорация пузыря, эмпиема, абсцесс печени и флегмонозный холецистит. При обструкции общего жёлчного протока может развиться острый холангит с высоким риском сепсиса.
Ранняя диагностика и своевременное вмешательство критичны: чем быстрее устранена обструкция и купировано воспаление, тем ниже вероятность тяжёлых последствий.
Профилактика: что можно сделать, чтобы снизить риск
Есть факторы, на которые можно влиять: режим питания, контроль веса и метаболического профиля. Непрерывное похудение голодом и резкий сброс веса повышают риск образования камней, поэтому диеты нужно подбирать грамотно.
Рацион с умеренным содержанием здоровых жиров, богатый клетчаткой и с адекватным белком снижает вероятность застоя желчи. Регулярная физическая активность положительно влияет на обмен веществ и желчную динамику.
Практические рекомендации по питанию
Полезно избегать длительных интервалов без еды: редкий приём пищи способствует застою и сгущению желчи. При склонности к камнеобразованию стоит включать в рацион источники ненасыщенных жиров, например оливковое масло.
Острые ограничения в пище и экстремальные диеты не дают преимущества; лучше постепенные и устойчивые изменения. Важна индивидуальная адаптация рекомендаций с учётом сопутствующих заболеваний.
Жизнь после холецистэктомии
Большинство людей после удаления пузыря возвращается к нормальной жизни в течение нескольких недель. В первые месяцы возможны пожизненные изменения стула и непереносимость очень жирной пищи, но это постепенно проходит.
Иногда возникает постхолецистэктомический синдром: хронические боли, диспепсия или изменения в числе испражнений. Причины разные — от остаточных камней до функциональных нарушений сфинктера — и требуют вдумчивой диагностики.
Как адаптироваться к жизни без пузыря
Главное — постепенно вводить продукты, внимать реакциям организма и не торопиться с жирной, жареной пищей. Малые порции, частые приемы пищи и отказ от фастфуда помогают избежать неприятных ощущений.
Если проблемы сохраняются, стоит обсудить с врачом дополнительные обследования и возможную медикаментозную поддержку. В ряде случаев корректирующие меры приводят к полному улучшению.
Особые ситуации: беременность, дети и пожилые
Беременность повышает риск образования желчных камней из-за гормональных изменений и замедления моторики пузыря. В этом положении изменения часто носят временный характер, но требуют наблюдения и осторожности при планировании лечения.
У детей желчные заболевания редки, но при врождённых аномалиях или гемолитических болезнях камни могут появляться раньше. У пожилых пациентов симптомы могут быть стёртыми, и заболевания выявляют на поздних стадиях.
Современные технологии и перспективы
Хирургия движется в сторону ещё меньшей инвазивности: роботизированные операции и эндоскопические технологии расширяют возможности. Это позволяет проводить сложные вмешательства с меньшей травмой тканей и более быстрым восстановлением.
В диагностике лидируют неинвазивные методы визуализации и молекулярные тесты, помогающие точнее оценивать риск опухолевого процесса или осложнений. Будущее за персонализированным подходом, когда выбор лечения основывается на комплексной оценке пациента.
Личный опыт автора
За годы работы я видел пациентов с самыми разными вариантами течения болезни: от случайно найденных камней до тяжёлых форм холангита. Одна пациентка, пережившая острую холециститную колику, спустя месяц после лапароскопии с удивлением говорила, что снова вернулась к любимой еде и чувствует себя лучше, чем до операции.
Такие истории учат: важна не только техника операции, но и внимание к психологическому состоянию пациента, информированность и поддержка в восстановлении. Объяснить, чего ждать и как действовать — это часть успешного исхода.
Когда обращаться за помощью: признаки неотложного состояния
Нельзя откладывать визит к врачу при интенсивной боль в правом подреберье, особенно если она сопровождается лихорадкой, жёлтым оттенком кожи и потемнением мочи. Это симптомы, требующие срочной оценки и, возможно, госпитализации.
Не менее важна настороженность при сильной слабости, тахикардии или признаках шока: в сочетании с болями это может указывать на тяжёлое осложнение. В таких случаях вмешательство и своевременная антибиотикотерапия спасают жизни.
Подход к лечению: команда и план действий
Оптимальный результат достигается командной работой: терапевт, гастроэнтеролог, радиолог и хирург совместно определяют тактику. План должен учитывать анатомические особенности, сопутствующие заболевания и предпочтения пациента.
Решение об операции принимается тогда, когда польза явно превышает риски, а подготовка и реабилитация организованы заранее. Такой подход снижает осложнения и улучшает долгосрочные результаты.
Ключевые мысли для практики
Раннее выявление и умеренная тактика при бессимптомных находках экономят ресурсы и снижают риски ненужных операций. Симптомные случаи требуют быстрых и продуманных действий: обезболивание, диагностика и, при необходимости, вмешательство.
Образ жизни играет существенную роль в профилактике: стабильный вес, активность и разумное питание уменьшают вероятность проблем. Если операция неизбежна, современные методы обеспечивают быстрый возврат к привычной жизни и хорошее качество жизни после удаления пузыря.
Наблюдение за собственным самочувствием, внимание к предупреждающим сигналам и диалог с врачом помогают пройти через любую ситуацию, связанную с жёлчным пузырём и желчевыводящими путями, с минимальными потерями и быстрым восстановлением.